viernes, 31 de diciembre de 2010
martes, 28 de diciembre de 2010
Glucemia capilar
Material:
- Glucómetro (aparato de medición).
- Lancetas para pinchar el dedo.
- Tiras reactivas adecuadas al medidor.
- Algodón.
Una vez que hemos pinchado con la lanceta, acercamos el glucómetro y depositamos la muestra de sangre en la tira. Presionamos el lugar de punción con el algodón y esperamos unos segundos, hasta que el glucómetro marca el nivel de azúcar en sangre que presenta el paciente.

domingo, 19 de diciembre de 2010
Sondaje rectal
Material necesario:
- Sonda rectal: pueden ser de látex o de plástico. Su longitud normalmente es de 30 cm y el calibre varía según la edad del individuo: de 22 a 30 Fr en adultos y de 12 a 18 Fr en niños.
- Guantes, gasas.
- Lubricantes hidrosoluble.
- Pinza de clamp.
- Material recolector: cuña, bolsa colectora.
- Solución antiséptica.
- Esparadrapo antialérgico.
- Protector de cama.
Luego hay que lavar las manos y poner los guantes.
Se coloca el protector de cama y se indica al paciente como debe colocarse (en posición de Sims izquierda). Si es necesario, se le ayuda.

A continuación se coloca la cuña o se conecta una bolsa a la sonda, dependiendo del objetivo.
Se lubrica el extremo distal de la sonda y se separa la nalga superior para visualizar el ano.
Después se indica al paciente que respire profundamente, ya que así se promueve la relajación del esfínter anal externo. En una de las espiraciones se introduce la sonda suavemente unos 10 cm.
Se coloca al paciente en una posición confortable y que permita la efectividad del sondaje. Si es necesario, se fija la sonda con esparadrapo en la cara interna del muslo izquierdo.
La sonda permanecerá el tiempo indicado según la finalidad, pero nunca debe sobrepasar los 30 minutos (ya que puede producir lesiones en la mucosa rectal).
Tras ese tiempo, se retira la sonda y se lava la zona anal.
Se recoge el material, se sacan los guantes y se lavan las manos.
sábado, 18 de diciembre de 2010
escala de glasgow
Se divide en tres grupos puntuables de manera independiente que evalúan la apertura de ojos sobre 4 puntos, la respuesta verbal sobre 5 y la motora sobre 6, siendo la puntuación máxima y normal 15 y la mínima 3.
Hay numerosos factores de confusión que pueden afectar a la fiabilidad y validez del Glasgow, a lo que habria que añadir la fiabilidad del observador
miércoles, 8 de diciembre de 2010
RCP BÁSICA: REANIMACIÓN CARDIOPULMONAR BÁSICA
¿CUANDO DETENER EL RCP?
- por recuperación del paciente
- Si estamos extenuados y somos incapaces de continuar realizando RCP
- Cuando llega emergencias
- Si el paciente es un paciente terminal
martes, 7 de diciembre de 2010
Sondaje gástrico
Consiste en la introducción de una sonda por la boca o nariz hasta el estómago.
Los objetivos de este sondaje son la administración de fármacos, la aspiración gástrica, el lavado gástrico, la nutrición a corto plazo o la extracción de contenido del estómago para análisis.
A la hora de elegir la sonda que se debe introducir, se debe tener en cuenta el objetivo y la edad de la persona.
Así, encontramos distintos tipos de sondas en cuanto al material (de látex, poliuretano, silicona…), el calibre (de 12 a 20 Fr), los modelos (una luz, dos luces…).
El material utilizado en el sondaje gástrico es:
o Jeringa de 50 ml.
o Guantes, paños, gasas, pañuelos de papel.
o Lubricante.
o Vaso con agua (pajita).
o Fonendoscopio.
o Esparadrapo antialérgico.
o Preparado nutricional, solución de limpieza, fármaco, bolsa colectora, aspirador…
TÉCNICA:
En primer lugar, se debe informar al paciente y proporcionarle intimidad.
El paciente debe colocarse en posición de semi-Fowler o decúbito lateral izquierdo.
Después de la higiene de manos se ponen los guantes (que no tienen que ser estériles).
Se mide la longitud de la sonda, para eso es necesario medir desde la boca o nariz (depende de por donde se vaya a introducir la sonda) hasta el lóbulo de la oreja y al apéndice xifoides.
A continuación se aplica lubricante en el extremo distal de la sonda y se introduce por la boca o nariz hasta la parte posterior de la faringe. En ese momento se flexiona la cabeza del paciente hacia delante para que la sonda no vaya hacia la vía respiratoria.
Se indica a la persona que trague, insertando la sonda al mismo tiempo.
Se debe comprobar la localización de la sonda, para eso se puede inyectar aire y, con el fonendoscopio, se auscultará un rápido bolo de aire en el epigastrio.
A continuación se fija la sonda y se conecta según el objetivo.
Se debe movilizar la sonda cada 24 horas para evitar lesiones por presión.
Para retirar la sonda, el paciente debe estar en posición de semi-Fowler o Sims.
Se colocan pañuelos desechables debajo de la sonda, se retira la fijación y se pinza la sonda.
A continuación se le indica al paciente que realice una inspiración profunda y en ese momento se retira la sonda.
En este video se puede ver la técnica del sondaje nasogástrico:
sábado, 4 de diciembre de 2010
Calendario vacunal
- Vacunas vivas o atenuadas
- Vacunas muertas o inactivadas.
- Vacunas avirulentas preparadas a partir de formas no peligrosas del microorganismo patógeno.
- Vacunas posificadas a partir de organismos muertos o inactivos.
- Antígenos purificados.
- Vacunas genéticas.
viernes, 3 de diciembre de 2010
via parenteral: inyeccion intramuscular
- VENTAJAS Y DESVENTAJAS DE LA TÉCNICA Entre las Desventajas nos encontramos con que es dolorosa, esta limitada en su uso en determinados pacientes (baja masa muscular o perdida de masa muscular).Igual que en otro caso, puede dar lugar a infecciones localizadas o lesiones en nervios periféricos. La administración constante en una misma zona puede ocasionar fibrosis local, lo que produce una reducción progresiva de la absorciónComo Ventajas destacar que se trata de una vía de acceso rápido y que no requiere la colaboración del paciente. La absorción de los fármacos se produce de una manera suficientemente rápida . Evita en gran parte el efecto de primer paso. Es útil para la administración de formas medicamentosas de liberación prolongada.ZONAS DE ADMINISTRACIÓN
Áreas para aplicar una inyección intramuscular Área Posición del enfermo Volumen admitido Precaución Otros Dorsoglútea D. lateral
D. prono
BipedestaciónHasta 7 mlNervio ciático Evitarla en < 3 años.
De elección en niños > 3 años.Deltoidea Prácticamente todasHasta 2 mlNervio radial Ventroglútea D. lateral
D. supinoHasta 5 mlDe elección en niños > 3 años.Cara externa del muslo D. supino
SedestaciónHasta 5 mlDe elección en < 3 años.
- TÉCNICA
- Realizar la punción con la aguja unida a la jeringuilla
- O bien realizar la punción con la aguja, para luego una vez introducida en el musculo, unir la jeringuilla
lunes, 29 de noviembre de 2010
Hemorragias
 También podemos clasificarlas según el vaso que se vea afectado, teniendo así hemorragias capilares (o superficiales), venosas (sangre de color rojo oscuro y de salida continua) o arterial (sangre color rojo brillante, abundante y que sale de forma intermitente)
También podemos clasificarlas según el vaso que se vea afectado, teniendo así hemorragias capilares (o superficiales), venosas (sangre de color rojo oscuro y de salida continua) o arterial (sangre color rojo brillante, abundante y que sale de forma intermitente) sábado, 27 de noviembre de 2010
Primeros auxilios: Maniobra de heimlich
- Con la persona de pie, abrazamos por la espalda com ambos brazos.
- Una vez correctamente colocado, debemos tirar del puño con fuerza y abruptamente hacia arriba y hacia adentro para aumentar la presión en la vía respiratoria que nos permitiría desalojar el objeto
 Si se diera que es un niño menor de un año el que esta sufriendo ahogamiento, debemos tener en cuenta que está técnica no puede aplicarse. Para estos casos debemos acostar al bebe boca abajo, a lo largo del brazo de la persona que va a realizar la técnica. Sostenemos al bebe en la mano y la mandíbula con los dedos, de forma que la cabeza del bebe quede apuntando hacia abajo, por debajo del nivel de su cuerpo.
Si se diera que es un niño menor de un año el que esta sufriendo ahogamiento, debemos tener en cuenta que está técnica no puede aplicarse. Para estos casos debemos acostar al bebe boca abajo, a lo largo del brazo de la persona que va a realizar la técnica. Sostenemos al bebe en la mano y la mandíbula con los dedos, de forma que la cabeza del bebe quede apuntando hacia abajo, por debajo del nivel de su cuerpo.sábado, 20 de noviembre de 2010
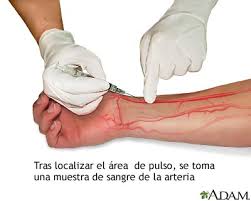
La gasometría arterial
 Es una técnica en la cual se realiza una extracción de sangre arterial que nos permite conocer,entre otros datos, el peso de diferentes gases en nuestro organismo (o2, co2..) y, por lo tanto, la situación de la función respiratoria del paciente.
Es una técnica en la cual se realiza una extracción de sangre arterial que nos permite conocer,entre otros datos, el peso de diferentes gases en nuestro organismo (o2, co2..) y, por lo tanto, la situación de la función respiratoria del paciente. El primer paso es, por lo tanto, localizar la arteria a puncionar (normalmente la radial) a través de la palpación, localizando la zona donde mejor notemos el pulso. El paciente debe estar cómodo, y con la muñeca, preferiblemente en hiperextensión.
Existen dos formas de realizar esta técnica.
En la primera de ellas debemos localizar la arteria con los dedos índice y medio,notando el pulso en ambos dedos, y una vez localizado pinchamos entre ambos dedos con un ángulo entre 45-90º, dependiendo de la zona a puncionar.
Una vez alcanzada la arteria no hace falta tirar del embolo, pues la presión de la sangre arterial hará que esta se llene de forma automática
La otra opción para sacar sangre arterial es localizar el pulso, y una vez localizado, pinchamos justo debajo del dedo donde percibimos la pulsación. La ventaja de esta técnica ,con respecto a la otra, es que permite una mayor facilidad si tenemos que recanalizar, ya que permite mayor amplitud de movimientos y mayor facilidad en el cambio de ángulo
Una vez realizada la extracción y retirada la aguja, debemos comprimir la zona con algodón durante varios minutos para evitar la aparición de hematomas. En caso de que la persona esté anticoagulada o presente trastornos de coagulación se presionará entre 10 y 15 minutos
Una vez realizada la extracción se analizará en una máquina de gasometría. Es importante tener en cuenta que una vez tenemos la muestra de sangre arterial, está se mantendrá en perfectas condiciones en un periodo breve de tiempo (entre 5-10 minutos), y si el análisis va a demorarse en el tiempo será preciso mantener la muestra en frío
La gasometría nos permite evaluar enfermedades de tipo respiratorio yafectaciones de los pulmones, así como determinar la efectividad de la oxigenoterapia. Los resultados nos suministran también información acerca del equilibro ácido-básico del cuerpo, lo que puede darnos una referencia del funcionamiento del pulmón, el riñón y el estado metabólico del cuerpo en general.
Como siempre, una vez realizada la técnica se registrará. Es importante registrar si la prueba se ha realizado con oxigeno o sin el.
martes, 16 de noviembre de 2010
Electrocardiograma
- V2. Cuarto espacio intercostal izquierdo, junto al esternón.
- V3. Entre V2 y V4 .
- V4. Quinto espacio intercostal izquierdo, en la línea medioclavicular.
- V6. Quinto espacio intercostal izquierdo, en la línea axilar media.A estos debemos sumarles los cables/electrodos periféricos
- RA o rojo al electrodo de la muñeca derecha.
- LA o amarillo al electrodo de la muñeca izquierda.
- LL o verde al electrodo del tobillo izquierdo.
- RL o negro al electrodo del tobillo derecho.
Una vez realizada la prueba nos parecerá una representación gráfica que nos permite ver las diferentes ondas , segmentos e intervalos, que deberán ser interpretados por un médico.

ejemplo de un electrocardiograma normal 
ejemplo de un electocardiograma con arritmia 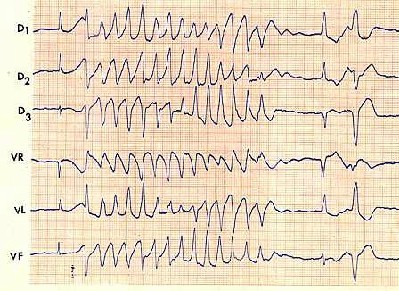
ejemplo electrocardigorama con fibrilacion ventricular
lunes, 15 de noviembre de 2010
Sondaje vesical en hombres
Empezaremos informando al paciente del proceso a realizar, y realizaremos las mediante de higiene oportunas (lavado de manos, uso de guantes,...)
Se debe realizar una limpieza de la zona genital, aclarándola con suero fisiológico. Esta parte del proceso no precisa de esterilidad.
Empieza entonces la parte del proceso aséptico, con lo que debemos realizar un lavado de manos cuidadoso y calzar los guantes estériles. Necesitamos preparar un campo estéril y tener listo todo el material necesario (sonda, lubricante, jeringa con suero fisiológico en caso de ser necesario, bolsa conectora,etc.)
Cogemos la sonda vesical, siempre teniendo cuidado de mantener la esterilidad, y lubricamos la punta de la sonda. Sujetamos el pene en posición perpendicular, y se debe realizar una ligera tracción del pene para que quede alineado con el canal urinario, con el objetivo de facilitar la introducción de la sonda

En el caso de que el paciente tenga retención urinaria debemos tener en cuenta que la vejiga debe vaciase gradualmente, ya que en caso contrario la descompresión brusca puede producir shock o hemorragia, debido a la variación brusca de la presión intravesical. En este caso debemos extraer un máximo de 200 cc, pinzar la sonda durante 15-20 minutos y repetir este proceso de forma continua hasta lograr el vaciado de la vejiga
| Una vez realizado el procedimiento se hará el registro oportuno. |
sábado, 13 de noviembre de 2010
Nueva pestaña: vía parenteral
Esperamos que sea de vuestro interés
viernes, 5 de noviembre de 2010
Higiene de manos
Para esto se puede realizar un lavado de manos con agua y jabón o con una solución hidroalcohólica.
En primer lugar vamos a explicar el lavado de manos básico, es decir, con agua y jabón:
Vamos a necesitar una fuente de agua corriente, jabón y una toalla de papel desechable.
El procedimiento es el siguiente:
Mojamos las manos y aplicamos jabón. Después fregamos las palmas de las manos entre si y la palma de una mano contra el dorso de la otra entrelazando los dedos. A continuación, friccionamos las palmas de las manos entre si, con los dedos entrelazados. Frotamos el dorso de los dedos de una mano contra la palma de la otra mano, agarrando los dedos. Luego, con una mano agarramos el pulgar de la otra mano y lo frotamos mediante un movimiento de rotación. Friccionamos la punta de los dedos contra la palma de la otra mano haciendo un movimiento de rotación. Por último, aclaramos las manos con agua y las secamos con la toalla desechable que también utilizaremos para cerrar el grifo.
Este proceso dura entre 40 y 60 segundos.
En el lavado de manos con solución hidroalcohólica debemos aplicar la solución sobre las manos y realizar los mismos movimientos que en el lavado de manos con agua y jabón. Al no ser necesario mojar las manos ni secarlas este procedimiento dura entre 20 y 30 segundos. Además, es una técnica más efectiva y rápida que el lavado de manos.
En este video se pueden ver los distintos pasos del lavado de manos:
jueves, 4 de noviembre de 2010
colocación de guantes esteriles (y 2)
lunes, 1 de noviembre de 2010
Colocación de guantes esteriles
- Las uñas deben ser cortas y estar limpias.; y no se debe usar uñas artificiales ni tenerlas pintadas
- Deben retirarse todo tipo de joyas (anillos, pulseras y reloj).

 Si la persona es diestra se colocará primero el guante derecho, para lo que se levanta con la mano izquierda la abertura del guante. Los dedos de la mano izquierda sólo deben tocar el guante por la cara interna de la zona invaginada del mismo. Una vez colocado el guante de la mano dominante
Si la persona es diestra se colocará primero el guante derecho, para lo que se levanta con la mano izquierda la abertura del guante. Los dedos de la mano izquierda sólo deben tocar el guante por la cara interna de la zona invaginada del mismo. Una vez colocado el guante de la mano dominanteCon el guante puesto en la mano derecha se coge el guante izquierdo por el doblez y se levanta la entrada para introducir la mano izquierda.
Por último, adjuntamos un video explicativo de como llevar a cabo de forma correcta todo el proceso
si quereis conocer la tecnica cerrada para la colocación de guantes esteriles, aqui teneis el enlace
http://tecnicasenenfermeria.blogspot.com/2010/11/colocacion-de-guantes-esteriles-y-2.html
jueves, 28 de octubre de 2010
video sobre la técnica de sondaje vesical
miércoles, 27 de octubre de 2010
sondaje vesical en mujeres
MATERIAL NECESARIO:
- Guantes no estériles para lavado.
- Agua, jabón y suero fisiológico.
- Guantes estériles desechables.
- Catéter vesical estéril.
- Lubricante urológico anestésico.
- Jeringa de 10 ml.
- Ampolla de agua destilada.
- Recipiente estéril para recogida de muestras (si procede).
- Sistema colector de orina.
- Soporte para bolsa colectora.
- Pinzas, gasas y paños estériles.
Como siempre el primer paso será informar al paciente del procedimiento a realizar.
Debemos recordar que el sondaje vesical es en todo caso una técnica esteril, con lo que debemos tener máximo cuidado para mantenerla en la parte del proceso que sea necesario.
Tras lavarnos correctamente las manos debemos proceder a realizar una limpieza de la zona genital. Puede llevarse a cabo con una solución yodada, o una solución jabonosa yodada, con la que se realizará la limpieza de la zona en sentido pubis-ano, para luego aclarar la zona con suero. Esta parte del proceso no precisa de esterilidad.
A partir de aquí es preciso mantener la esterilidad. Procedemos al lavado de manos y a la colocación de guantes esteriles, preparando el campo esteril y todo el material necesario.
Inspeccionaremos los puntos anatomicos de referencia: clítoris, meato urinario y vagina. Cojemos la sonda vesical, conectandola a la bolsa colectora si fuese necesario. Lubricamos la punta hasta una distancia de 2,5 - 5 cm

viernes, 22 de octubre de 2010
Introduccion al sondaje vesical
 |
| sonda nelaton |
blandas) dependiendo de su composición.
- Sondaje intermitente, donde despues de realizar el sondaje, se retira el catéter.
- Sondaje temporal.
- Sondaje permanente. Después de realizar el sondaje, el paciente ha de permanecer indefinidamente con el catéter.
- Una sonda de foley (utilizada para realizar cateter urinario permanente) se mantiene por medio de un globo en la punta que se infla con agua estéril
- La sonda Robinson suele utilizarse para realizar drenajes
- El cateter coudé está diseñado con una punta curva que hace que sea más fácil pasar a través de la curvatura de la uretra prostática.
- El cateter de hematuriaes un tipo de sonda de Foley utiliza para la hemostasia
- La sonda de Nelaton se presenta con una punta recta.
 |
| sonda de foley |
- Alivio de la retención urinaria (aguda o crónica).
- Tratamiento crónico de pacientes con fracaso en el vaciado vesical espontáneo (obstrucción infravesical o atonía vesical) cuando no hayan tenido éxito o no sean candidatos a ningún otro procedimiento alternativo.
- Tratamiento de vejiga neurógena.
- Administración de terapias endovesicales.
- Postoperatorio
- Fístulas vesicales y rotura vesical extraperitoneal.
- Realizar irrigaciones vesicales en caso de hematuria
- Tratamiento intraoperatorio y postoperatorio o en pacientes de riesgo previsible de retención de orina.
domingo, 17 de octubre de 2010
Tomando la presión arterial
 De nuevo nos encontramos con que existen diversos factores que afectan a la presión sanguínea. Entre ellos están la edad, la actividad física, emociones..
De nuevo nos encontramos con que existen diversos factores que afectan a la presión sanguínea. Entre ellos están la edad, la actividad física, emociones..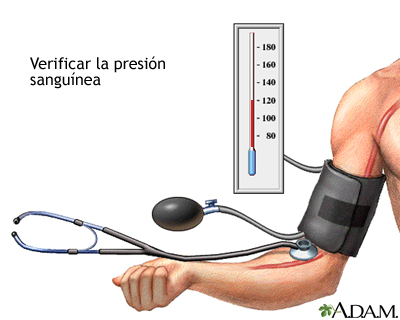 El estetoscopio debe estar colocado en lado interior de la hendidura del codo.
El estetoscopio debe estar colocado en lado interior de la hendidura del codo.Una vez todo listo comenzaremos a inflar la esfingomanometro rápidamente, hasta una presión de 200 a 220 mmhg. Por ultimo empezaremos a liberar aire lentamente, estando muy atento a detectar cuando empezamos a sentir el pulso y prestando atención a la presión que se muestra en ese momento, que se corresponde con la sistólica o alta (presión máxima). Seguimos bajando lentamente la presión hasta que dejamos de escuchar el pulso por el estetoscopio, en ese momento nos encontramos con la presión diastólica o baja
Según la OMS la presión arterial considerada como normal en un adulto es de < 120 mmHg en la tensión sistólica y de < 80 mmhg en el caso de la tensión diastólica
| Clasificación de la Hipertensión arterial Asociación Norteamericana del Corazón: JNC 7 | |||
| Nivel de Presión Arterial (mmHg) | |||
| Categoría | Sistólica | Diastólica | |
|---|---|---|---|
| Normal | < 120 | y | < 80 |
| Prehipertensión | 120-139 | o | 80-89 |
| Hipertensión Arterial | |||
| Hipertensión Estadio 1 | 140–159 | o | 90–99 |
| Hipertensión Estadio 2 | ≥160 | o | ≥100 |
sábado, 16 de octubre de 2010
Primeros contactos: toma de temperatura
Uno de los primeros pasos en el contacto con el paciente est la toma de constantes vitales.Entre uno de estos valores nos encontramos con la toma de temperatura. Debemos tener en cuenta que existen diferentes factores que afectan a la temperatura corporal, tales como la edad, el sexo, la temperatura ambiental, el momento del dia en que se toma, etc.Existen varios lugares donde se puede tomar la temperatura: boca, axila o recto.
En cualquier caso, deben observarse una serie de normas generales a la hora de tomar la temperatura: Un termómetro para cada enfermo. Después de utilizar lavar y desinfectar y guardarlo en un recipiente desinfectado.
El termómetro debe de encontrarse por debajo de los 36°C antes de ponérselo al enfermo. Registrar los resultados
La técnica para tomar la temperatura sería:
3.Pasado el tiempo necesario se retirará el termómetro y se registrará la temperatura en la gráfica.